Introduction
Le diabète est une maladie qui se caractérise par l’excès de glucose (sucre) dans le sang et qui survient suite à des perturbations de la production et/ou de l’action de l’insuline produite par le pancréas. L’insuline est l’hormone qui intervient dans le transport du sucre provenant de l’alimentation depuis le flux sanguin vers les cellules où il servira de source d’énergie pour faire fonctionner le corps. Lorsque le corps ne possède pas assez d’insuline, le sucre s’accumule dans le sang et met en péril notre santé.
Parmi les symptômes globaux, on observe en général des mictions plus fréquentes, une plus grande soif, une vision floue et une sensation de malaise dans l’estomac accompagné de vomissements et une perte de poids, entre autres.
Il existe deux types de diabète :
– Le diabète de type 1 (aussi appelé diabète insulino-dépendant ou anciennement diabète juvénile) peut survenir à tout âge mais apparaît plus fréquemment chez les enfants et les adolescents. Dans les cas de diabète de type 1, le corps ne parvient pas à fabriquer de l’insuline. Il est en général beaucoup plus grave que le diabète de type 2.
– Le diabète de type 2 (aussi appelé diabète de l’âge mûr) survient en général après 40 ans mais peut apparaître chez les enfants, particulièrement s’ils souffrent d’obésité. Dans ce cas, le pancréas produit de l’insuline, mais il n’en produit pas assez ou bien le corps ne parvient pas à l’utiliser efficacement.
Système immunitaire et diabète de type 1
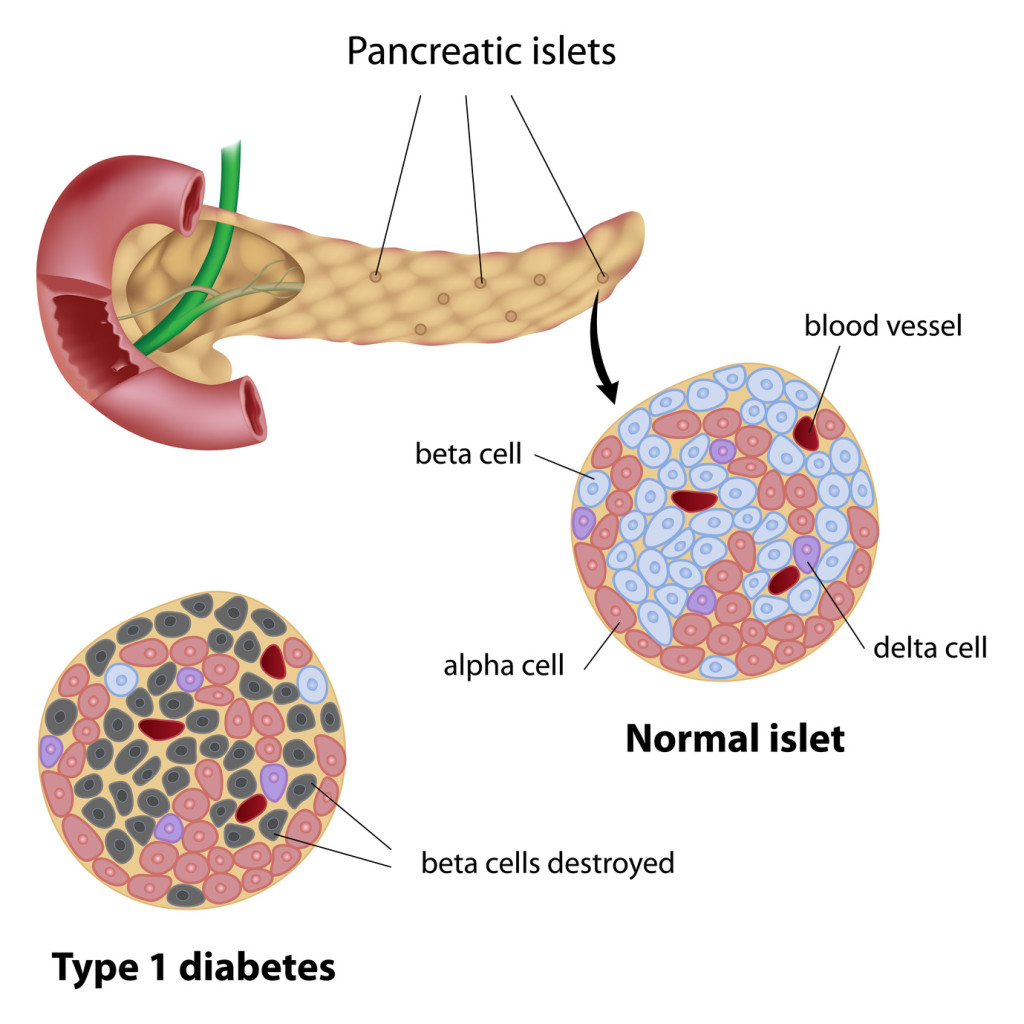
Le pancréas est composé d’ensembles de cellules endocrines, c’est-à-dire des cellules productrices d’hormones, connus sous le nom d’îlots de Langerhans. Les cellules qui composent ces îlots se subdivisent en cellules α, qui produisent le glucagon, et en cellules β, qui produisent l’insuline. Le diabète de type 1 est une maladie auto-immune qui résulte de la destruction des cellules β du pancréas par des lymphocytes T auto-réactifs, c’est-à-dire des lymphocytes T altérés capables de reconnaitre les antigènes du soi. La destruction de ces cellules entraîne une diminution importante de la production d’insuline, ce qui constitue la pathogénèse de la maladie.
Parmi les modifications que subissent les îlots de Langerhans des personnes atteintes de diabète de type 1, on peut noter une perte des cellules β, une augmentation de l’expression de molécules du complexe majeur d’histocompatibilité ou une hausse de l’expression de cytokines comme l’interféron alpha1.
Caractéristiques de la maladie
De manière générale, on constate que l’apparition de la maladie est influencée par des facteurs génétiques aussi bien que des facteurs environnementaux. La majeure partie de la susceptibilité génétique provient principalement de polymorphismes des gènes impliqués dans le déclenchement de réactions immunitaires. Quant aux facteurs environnementaux, on soupçonne l’implication d’agents viraux, comme les entérovirus ou le cytomégalovirus, via des mécanismes de mimétisme moléculaire. Il est également possible que l’abus d’antibiotiques contribue à la pathogénèse du diabète de type 13.
Apport de la micro-immunothérapie
La micro-immunothérapie, en agissant à différents niveaux pour réguler le système immunitaire, peut soutenir ce dernier pour l’aider à retrouver un fonctionnement efficace et lui permettre de faire face aux infections qui peuvent menacer la santé du patient.
Bibliographie
- Atkinson, M.A., Eisenbarth G.S & Michels A.W. Type 1 diabetes. The Lancet 2014 383(9911):69-82.
- Yeung WC, Rawlinson WD, Craig ME. Enterovirus infection and type 1 diabetes mellitus: systematic review and meta-analysis of observational molecular studies. BMJ. 2011;342:35.
- Livanos A.E, Greiner T.U, Vangay P., Pathmasiri W., Stewart D. et al. Antibiotic-mediated gut microbiome perturbation accelerates development of type 1 diabetes in mice. Nat Microbiol 2016. 1(11):16140.